C’è qualcosa di profondamente poetico nel concetto di restituire la vista ai ciechi. Una promessa antica quanto l’umanità che oggi, grazie alla terapia CALEC, si avvicina sempre più alla realtà quotidiana. I risultati pubblicati su Nature Communications il 4 marzo 2025 parlano chiarissimo: il 92% dei pazienti trattati con questa innovativa terapia a base di cellule staminali ha sperimentato un recupero completo o parziale della cornea danneggiata. E non si tratta di miglioramenti marginali, ma di una vera e propria rigenerazione della superficie corneale in persone che avevano perso ogni speranza di tornare a vedere. La CALEC (Cultivated Autologous Limbal Epithelial Cells) è uno di quei rari momenti nella medicina in cui possiamo dire, senza esagerare, che stiamo assistendo a una svolta epocale.
Come funziona questa magia chiamata CALEC
Immaginate CALEC come una sorta di “copia e incolla” biologico: in questo caso, i medici prendono un piccolo campione di cellule staminali dal bordo della cornea dell’occhio sano (chiamato limbus, da cui il nome “limbal cells”) e le trasferiscono in laboratorio.
Qui avviene la parte più affascinante: queste cellule vengono coltivate per 2-3 settimane fino a formare un vero e proprio tessuto, un innesto pronto per essere trapiantato. È come se fosse un pezzo di ricambio personalizzato, fatto con le cellule del paziente stesso. Niente rigetto, niente problemi di compatibilità. Quando l’innesto è pronto, viene chirurgicamente posizionato sulla cornea danneggiata. E qui inizia la magia: le cellule staminali fanno ciò che sanno fare meglio, rigenerare il tessuto. Pian piano la cornea torna a essere liscia e trasparente.
“Ora abbiamo questi nuovi dati che supportano che CALEC è efficace più del 90% nel ripristinare la superficie della cornea, e questo fa una differenza significativa nelle persone con danni corneali che erano considerati intrattabili”, ha dichiarato Ula Jurkunas, ricercatrice principale e professoressa di Oftalmologia alla Harvard Medical School.

Da zero a 92% in 18 mesi
I numeri, come detto, non mentono. Dopo appena 3 mesi, il 50% dei pazienti mostrava un ripristino completo della cornea. Ma è con il passare del tempo che i risultati diventano davvero impressionanti: a 12 mesi, il tasso di successo completo è salito al 79%, mantenendosi al 77% dopo 18 mesi.
Aggiungendo anche i casi di successo parziale, il tasso complessivo arriva al 92% dopo un anno e mezzo. Come direbbe Neo in Matrix: “Whoa”.
E gli effetti avversi? Anche qui CALEC merita un applauso. Nessun evento avverso serio è stato registrato né negli occhi donatori né in quelli riceventi. Un solo paziente ha sviluppato un’infezione batterica otto mesi dopo il trapianto, ma questo era legato all’uso cronico di lenti a contatto, non alla procedura stessa. Per dirla in termini automobilistici, CALEC ha non solo superato il crash test, ma ha anche ottenuto 5 stelle sulla sicurezza.
La cornea spiegata a mia nonna
Forse avrei dovuto farlo prima, ma meglio tardi che mai (ora che ci penso). Prima di continuare, facciamo un piccolo ripasso di anatomia per chi, senza offesa, fino ad oggi pensava che la cornea fosse solo qualcosa che si mangia alla festa di Sant’Antonio. La cornea è quella parte trasparente che copre la parte anteriore dell’occhio, come il vetro di un orologio. È la prima “lente” che la luce attraversa prima di raggiungere la retina. Al suo bordo esterno si trova il limbus, una zona ricca di cellule staminali chiamate cellule epiteliali limbali.
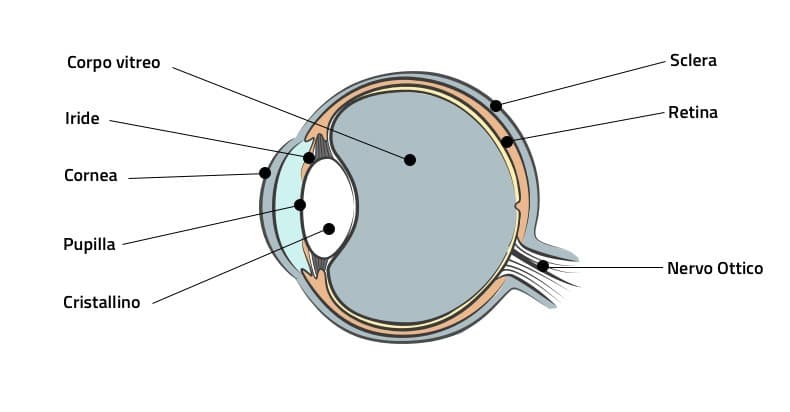
Queste cellule sono come degli operai instancabili che mantengono liscia e funzionante la superficie dell’occhio. Ma quando un trauma, come un’ustione chimica, un’infezione o altro danno, distrugge queste cellule, è un problema serio. A differenza di altre parti del corpo, queste cellule non si rigenerano naturalmente. Game over. E qui arriva la parte triste: fino ad ora, per i pazienti con questa condizione (deficienza di cellule staminali limbali), le opzioni erano praticamente inesistenti. Un trapianto di cornea tradizionale? Inutile, perché senza le cellule staminali limbali, il trapianto fallirebbe.
Due decenni di ricerca e tanta determinazione
La dottoressa Jurkunas non è arrivata a questo risultato nel giro di un weekend. Ci sono voluti quasi vent’anni di ricerca, iniziata quando era ancora una giovane scienziata, insieme al dottor Reza Dana, direttore del Servizio Cornea presso Mass Eye and Ear.
È stato un po’ come la trama di un film degli anni ’80: il giovane scienziato con una visione, i laboratori, gli esperimenti falliti, e infine il successo. Solo che invece di una DeLorean che viaggia nel tempo, il risultato è una terapia che potrebbe cambiare la vita di milioni di persone.

Il futuro è luminoso (letteralmente)
La CALEC è ancora una terapia sperimentale, non disponibile in nessun ospedale. Servono ulteriori studi prima che possa essere sottoposta all’approvazione. Ma i ricercatori sono ottimisti. Chiaro, il limite attuale della terapia è che funziona solo per pazienti con un occhio sano da cui prelevare le cellule. Ma i ricercatori stanno già pensando al prossimo passo: utilizzare cellule di donatori per creare innesti che aiutino chi ha entrambi gli occhi danneggiati.
“La nostra speranza futura è di impostare un processo di produzione allogenico che inizi con cellule staminali limbali da un normale occhio di donatore”, ha spiegato il dottor Jerome Ritz. “Questo, si spera, espanderà l’uso di questo approccio e renderà possibile trattare pazienti che hanno danni a entrambi gli occhi.”
CALEC, ora la strada verso l’approvazione
Ottenere l’approvazione della FDA, l’autorità americana preposta, non è esattamente una passeggiata. È più simile a un’ultramaratona in salita, con ostacoli, mentre piove. E nevica. E ci sono anche leoni affamati. Ma Jurkunas è determinata: “Riteniamo che questa ricerca giustifichi ulteriori studi che possano portare all’approvazione della FDA. Il nostro obiettivo guida è sempre stato e sempre sarà che i pazienti di tutto il paese abbiano accesso a questo trattamento efficace.”
Per chi ha vissuto nel buio a causa di danni corneali, la CALEC rappresenta più di una terapia: è la promessa di rivedere i volti dei propri cari, di ritrovare l’indipendenza, di tornare a vedere un tramonto. È, letteralmente, una luce alla fine del tunnel. E come direbbe Morpheus in Matrix: “Hai mai avuto un sogno così reale da sembrare vero? E se non potessi svegliarti da quel sogno? Come faresti a distinguere il mondo dei sogni dalla realtà?”. Con CALEC, per molti pazienti, il sogno di tornare a vedere potrebbe presto diventare realtà.
L’articolo E luce fu: CALEC ridà la vista ai pazienti con danni alla cornea è tratto da Futuro Prossimo.
Medicina, Cornea